106年:內專
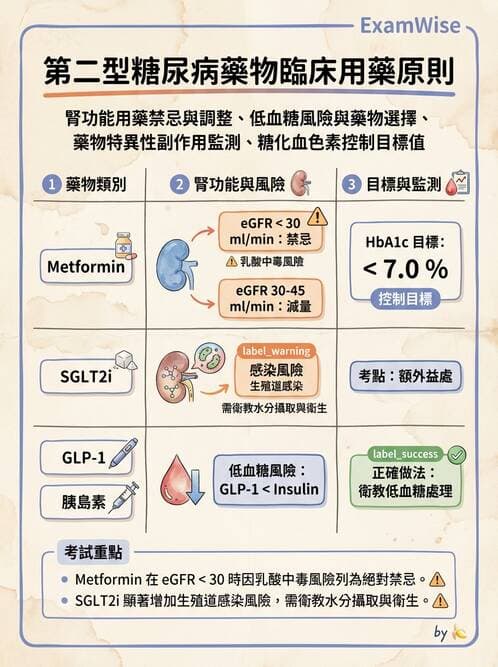
糖尿病的治療中,生活型態控制是必要的。但是藥物治療也不可或缺。下列敘述中,何者為錯誤的?(1)Metformin為糖尿病第一線用藥,eGFR < 30 ml/min/1.73㎡時,仍可安全使用;(2)台灣糖尿病治療指引建議HbA₁c糖化血色素的控制目標為 7.0 %以下;(3)容易發生低血糖之患者,應考慮避免使用胰島素;(4)Glucagon-like peptide-1 (GLP-1)類的針劑糖尿病藥物發生低血糖的機會比胰島素針劑為低;(5)SGLT-2抑制劑造成泌尿道感染的機會較高
A(1)+(4)
B(3)+(5)
C(2)+(5)
D(1)+(3)
E(3)+(4)
詳細解析
本題觀念:
探討各類第二型糖尿病藥物在臨床應用時的適應症、禁忌(以腎功能為例)、低血糖風險及泌尿/生殖道感染等副作用,並結合臺灣及國際血糖控制目標指引。
選項分析:逐一判斷各敘述正誤
敘述(1) Metformin為糖尿病第一線用藥,eGFR < 30 ml/min/1.73㎡時,仍可安全使用 – 國際及臺灣指引均建議eGFR < 30 ml/min/1.73㎡應停用metformin;美國FDA規定若eGFR降至30以下須停藥,因乳酸中毒風險顯著增加。 → 錯誤
敘述(2) 臺灣糖尿病治療指引建議HbA1c控制目標為7.0%以下 – 2021–2024年臺灣糖尿病共識建議一般成人HbA1c <7.0%,符合國際標準。 → 正確
敘述(3) 容易發生低血糖之患者,應考慮避免使用胰島素 – 對低血糖高風險患者,ADA/AACE建議優先選擇低血糖風險小的藥物(DPP-4i、GLP-1 RAs、SGLT2i、TZD),但並非絕對禁用胰島素;可改用長效類比胰島素、降低劑量或加強監測以安全使用。「應考慮避免使用胰島素」過度簡化並不符合個別化用藥原則。 → 錯誤(過度簡化)
敘述(4) GLP-1類注射劑發生低血糖機會比胰島素為低 – GLP-1 RAs透過葡萄糖依賴性機轉促進胰島素分泌,單用時低血糖風險顯著低於胰島素;此特性已獲廣泛臨床試驗與
...(解析預覽)...
升級 VIP 解鎖圖文解析