【題組:請依據下圖所示,回答下列 3題。
(第2題)此尿液檢體在臨床上最可能出現於下列何種病人?
詳細解析
本題觀念:
尿液顯微鏡檢查(urine microscopy)發現出芽酵母菌(budding yeast cells),即念珠菌尿症(candiduria)。本題考核考生能否從鏡檢圖像辨識念珠菌,並連結其最常見的臨床背景:糖尿病(diabetes mellitus)。
影像分析:
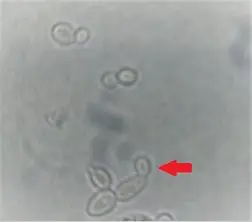
圖片為未染色尿液濕片(wet preparation)的顯微鏡影像,可見多個橢圓形至圓形、無色或淡灰色的細胞,部分細胞呈現典型的出芽(budding)形態——一個母細胞旁連接著較小的子細胞,形成芽孢(blastoconidia)。細胞大小約 3–8 μm,明顯大於紅血球(RBC),但小於白血球(WBC)。圖中紅色箭頭指向典型的出芽酵母菌對(budding yeast pair)。此形態為**念珠菌屬(Candida spp.)**的特徵性外觀,可與紅血球(無出芽、邊緣較規則)及白血球(有顆粒狀細胞質)明確區分。
選項分析
(A) 痛風(gout):痛風患者的尿液鏡檢特徵為尿酸結晶(uric acid crystals),呈黃褐色菱形或桶形;血中尿酸升高導致關節腔沉積,與尿液中出現酵母菌無關。
(B) 糖尿病(diabetes mellitus) ✅ 正確答案:糖尿病患者因高血糖超過腎臟再吸收閾值(約 180 mg/dL)而產生葡萄糖尿(glucosuria)。高糖尿液提供念珠菌的理想碳源,同時高血糖環境削弱免疫功能(中性球趨化性及吞噬能力下降),大幅提升 Candida 在泌尿道的定殖與感染風險。糖尿病是 candiduria 最重要的危險因子之一。
(C) 尿崩症(diabetes insipidus):尿崩症特徵是大量稀釋尿液(比重極低,約 1.001–1.005),主要問題在於 ADH(抗利尿激素)缺乏或腎小管對 ADH 無反應,導致水分無法重吸收。尿崩症患者尿液中不含葡萄糖,不利念珠菌生長;鏡檢無特殊發現。
(D) 感冒(common cold):感冒為上呼吸道病毒感染,不影響尿液成分,鏡檢通常正常,不會出現酵母菌。
答案解析
尿液顯微鏡檢查見出芽酵母菌(budding yeast cells)即為 candiduria 的直接證據。Candida 屬於機會性病原菌(opportunistic pathogen),在正常免疫個體中通常不造成泌尿道感染。Candiduria 最常見的臨床情境包括:
- 糖尿病:葡萄糖尿(glucosuria)為念珠菌提供豐富碳源;高血糖本身抑制免疫功能;酸性尿液(pH 偏低)有利念珠菌生長
- 長期使用廣效性抗生素(破壞正常菌落)
- 泌尿道導管留置(Foley catheter)
- 免疫抑制狀態(類固醇使用、器官移植、HIV 感染)
在四個選項中,糖尿病最直接造成尿液微環境改變,符合圖中所見,為最有可能的答案。
核心知識點
- Candiduria 鑑別:尿液鏡檢見橢圓形出芽細胞 → 念珠菌,需與 RBC(圓形無出芽)區分
- 糖尿病 + Candiduria:glucosuria → 高糖尿液 → 念珠菌最佳培養基;免疫功能下降 → 難以清除
- Candiduria 危險因子:DM、Foley catheter、廣效抗生素、免疫抑制
- Candida albicans 在鏡檢下可見芽孢(blastoconidia)± 假菌絲(pseudohyphae);尿液中以芽孢型最常見
- 念珠菌尿症多為無症狀定殖(colonization),並非所有病例均需治療
臨床重要性
臨床實驗室在尿液沉渣分析中發現酵母菌時,應立即與臨床醫師溝通,因為 candiduria 可能是糖尿病未受控、醫療相關感染或免疫抑制的指標。若合併症狀(頻尿、排尿疼痛、發燒)或高危族群(腎移植、粒細胞低下)則需進一步培養鑑定菌種並評估治療必要性。