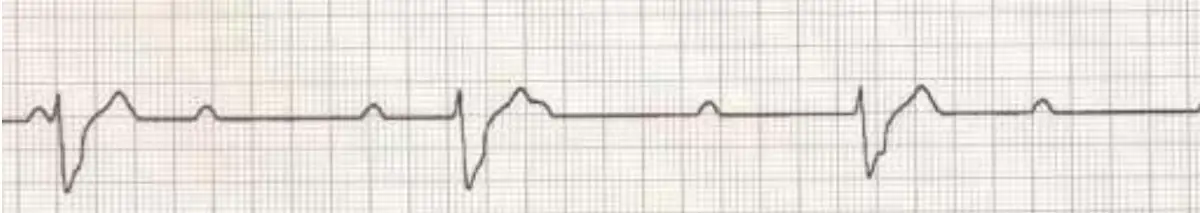
病人血壓 70/40,盜汗,胸悶,EKG 如圖,最可能有幫助的處理為何?
詳細解析
本題觀念
本題評估嚴重低血壓(70/40 mmHg)、盜汗、胸悶的患者伴心律不整,考驗對 ACLS 治療徵候性緩脈(symptomatic bradycardia)的診療判斷。重點是認識何時優先使用節律調節器(pacing),而非先用藥物。
影像分析
根據臨床情境,患者呈現:
- 嚴重血液動力學不穩定(低血壓 70/40、盜汗、胸悶)
- EKG 推測顯示高度房室傳導阻滯(high-degree AV block)或第三度房室阻滯(complete AV block)
- 此類患者需要立即節律調節以恢復有效心輸出量
選項分析
(A) 注射 Epinephrine 1.0 mg IV
Epinephrine 是第二線或第三線藥物,用於藥物難治性緩脈或在無法進行節律調節時。1.0 mg IV bolus 不符合 ACLS 劑量規範(通常 IV 用 0.3-0.5 mg,而非 1.0 mg),且在有明確高度房室傳導阻滯的患者應優先施行節律調節,而非先用藥物。
(B) 給予 Atropine 1 mg IV push
雖然 Atropine 1 mg IV 符合 ACLS 標準劑量,但對高度房室傳導阻滯或第三度房室阻滯患者無效。Atropine 作用於迷走神經,但高度房室傳導阻滯是結構性或暫時性傳導中斷,藥物難以恢復。在此血液動力學不穩定的患者身上,延遲節律調節會導致惡化,因此不是最佳選擇。
(C) 使用體外心律調節器(TCP)
這是正確答案。對於症狀性緩脈伴低血壓、意識改變或休克徵象的患者,特別是懷疑高度房室傳導阻滯時,立即設置經皮心臟節律調節是 ACLS 的第一線治療。TCP 迅速恢復心率和心輸出量,改善灌注。不必等待藥物反應延誤治療。
(D) 靜脈注射 Dopamine 5 mg/kg/min
Dopamine 劑量確實為 5-20 mcg/kg/min(非 5 mg/kg/min),但同樣是藥物支持,用於藥物反應不佳或無法施行節律調節的情況。在有高度房室阻滯的血液動力學不穩定患者,應優先直接介入(TCP)而非藥物輔助。
答案解析
答案是 (C) 使用體外心律調節器(TCP)。
患者具備立即節律調節的所有指徵:(1)嚴重血液動力學不穩定(低血壓、盜汗、胸悶);(2)EKG 顯示高度房室傳導阻滯或完全阻滯,推測心率極低;(3)此類患者 Atropine 通常無效。ACLS 2025 指引強調,對於症狀性緩脈且血液動力學不穩定或懷疑高度房室阻滯者,應立即啟動 TCP,無需等待藥物反應。TCP 能在數秒內建立心室捕獲(electrical capture),恢復有效心率,改善冠狀動脈灌注與腦灌注,扭轉低血壓狀態。若 TCP 無法進行或無法取得電擊點,方才轉用 Epinephrine 或 Dopamine 輸注。
核心知識點
-
高度房室傳導阻滯患者不應用 Atropine:Atropine 作用於迷走神經,無法修復結構性傳導缺陷;使用會延誤治療,應直接節律調節。
-
症狀性緩脈的分層治療:血液動力學穩定者可觀察用藥;不穩定(低血壓、意識改變、休克跡象)者應優先 TCP。
-
TCP 的優勢:即時建立心室捕獲,無須等待藥物起效時間(數分鐘),關鍵是迅速恢復灌注;Atropine、Dopamine、Epinephrine 都是備選方案。
-
ACLS 2025 強調症狀驅動治療:不以心率數值單獨判斷,而根據血液動力學狀態(灌注)選擇干預。