104年:內專
女性病人現年47歲,G2P2,主訴近來一個月間時有頭昏,並有漸進式呼吸困難。住院前四天症狀更形惡化,是乃經急診住加護病房。理學所見: 身高163cm; 體重 67.4kg; BMI = 25.37; 體溫:36.5℃ ;BP(mmHg): 128/60; PR(/min): 104; RR(/min): 24; 臉血蒼白; 心跳快速但正常律動, 在三尖瓣區有Grade 3/6 systolic murmur可聞 ,其他尚無重大異常。其心電圖及胸部X光和Computer tomography如圖。 D-Dimer, 3.56 mg/L;Blood gas:pH,7.534;PaO₂,57 mmHg;PaCO₂,20.9 mmHg;HCO₂ std 22.0 mmol/L;病人住院後隨即靜注大方劑量(Bolus dose) Unfractionated Heparin 3000u 及每小時1000u靜脈輸注。病程中先後進行下列處置: (1)通知心臟科啟動PCI團隊 (2) 查Protein C ,Protein S和anti-thrombin III, 和Anticardiolipin IgG (3)Tumor biomarkers :CEA, CA-199,CA-125,CA-153 (4)Heparin bolus 3000 unitIV stat and then IV pump 6~12 U/kg/hr according to the aPTT (5)Digoxin o.25 mg + 20% glucose in water for IV to control tachycardia 請問下列何組處置才是正確的?
A(1)+(2)+(3)
B(1)+(3)+(4)
C(1)+(3)+(5)
D(2)+(3)+(4)
E(2)+(4)+(5)
詳細解析
本題觀念:
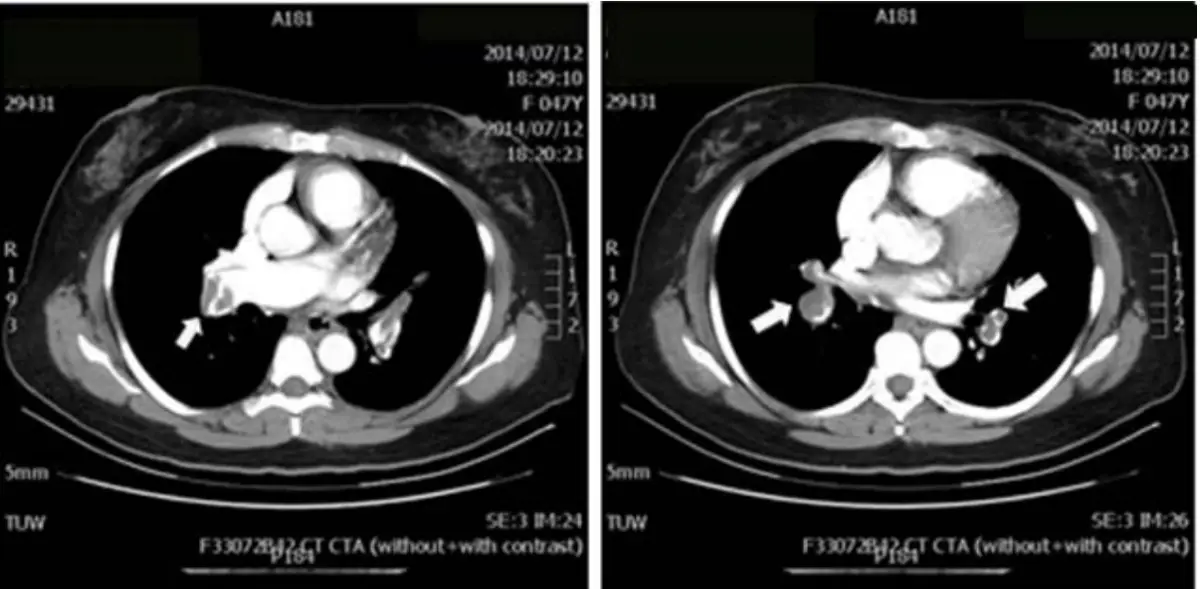
本題考察肺栓塞(pulmonary embolism, PE)的診斷與處置。病人為47歲女性,表現為漸進性呼吸困難、頭暈、臉色蒼白、心搏過速(104次/分),三尖瓣區收縮期雜音(Grade 3/6),D-Dimer顯著升高(3.56 mg/L),血液氣體分析顯示呼吸性鹼中毒合併低氧血症(pH 7.534、 57 mmHg、 20.9 mmHg),高度符合急性肺栓塞表現。影像亦支持此診斷。本題核心在於辨別哪些處置是正確且必要的,哪些不適合或反而有害。
影像分析:
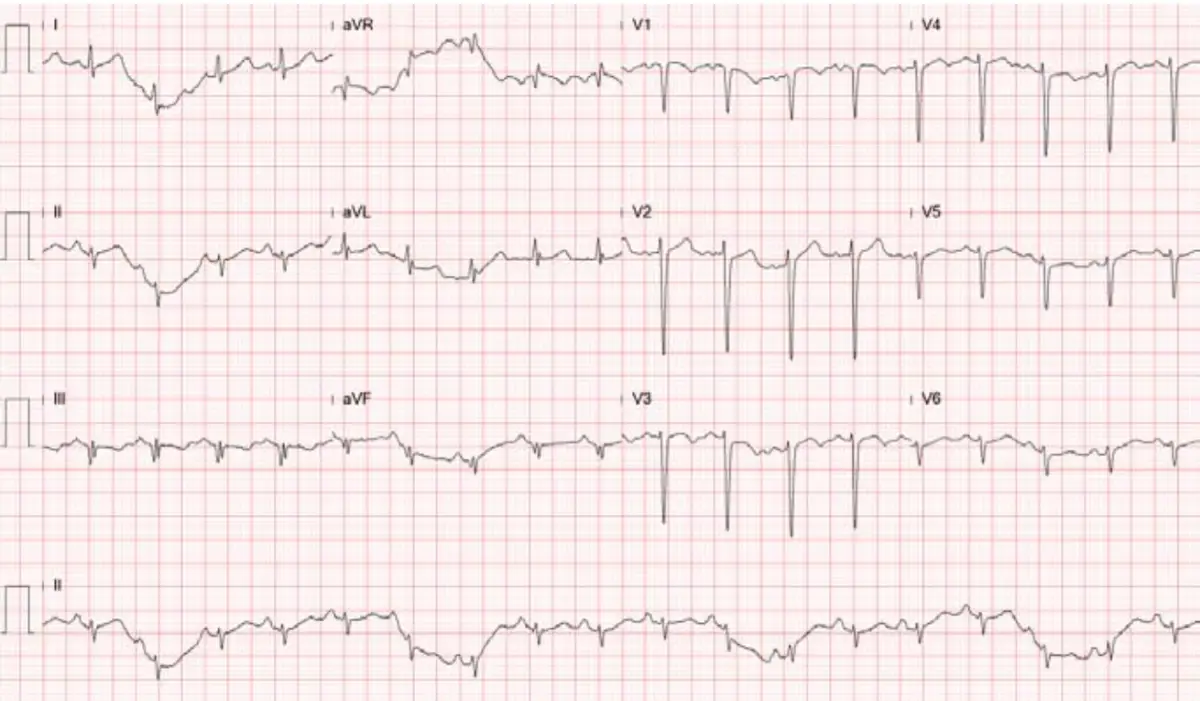
圖一(12導程心電圖): 12導程心電圖顯示竇性心搏過速,心率約100次/分以上。可見經典 S1Q3T3 模式:第I導有明顯S波、第III導有Q波及T波倒置。右胸前導程(V1–V4)呈T波倒置,反映右心室壓力超載與應變(right ventricular strain)。右軸偏移(right axis deviation)亦明顯。此心電圖組合強烈提示急性肺栓塞造成急性右心衰竭。
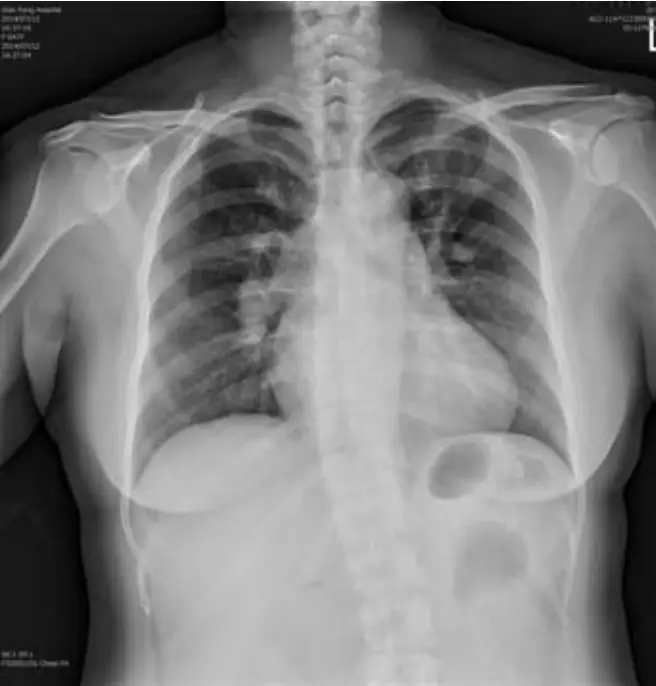
圖二(胸部X光): 後前位胸部X光顯示心臟輪廓輕度增大,右下肺動脈幹(right descending pulmonary artery)略有增寬,肺野相對清晰,無明顯肺水腫或肺炎浸潤。右下肺血管紋理稍減少,提示 Westermark sign(
...(解析預覽)...
升級 VIP 解鎖圖文解析